Prurigo/Pruritus
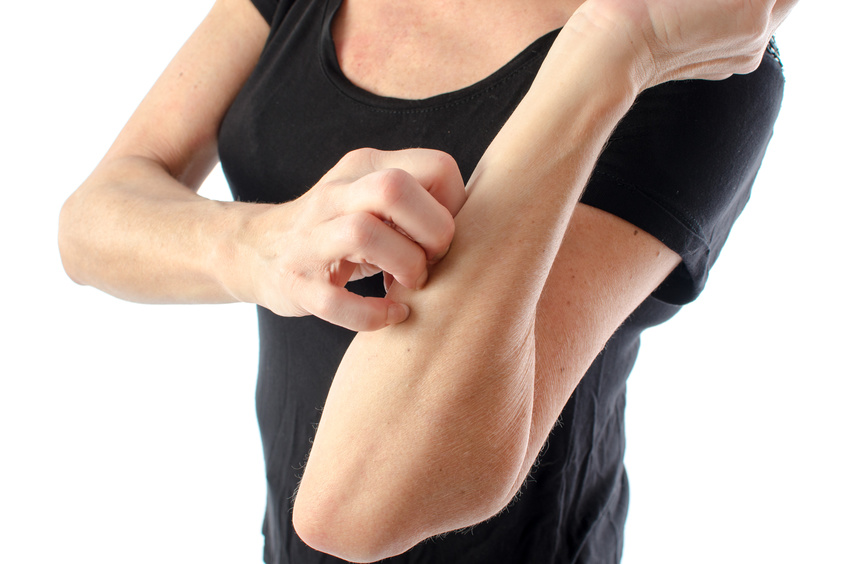
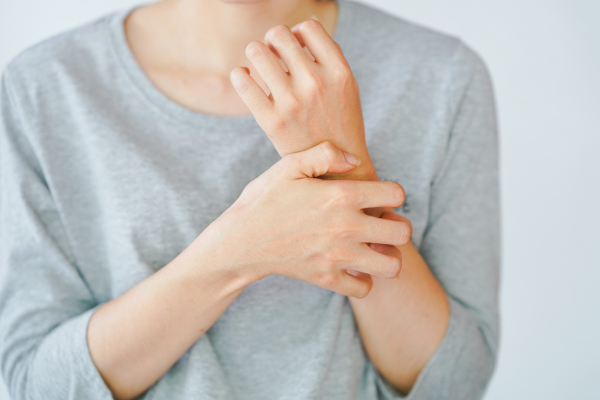
 Der Begriff Prurigo ist in der Dermatologie nicht einheitlich definiert, als Leitsymptom tritt der chronische Pruritus (Juckreiz, Prurigoform der Neurodermitis) auf. Als kleiner Bruder des Schmerzes wurde Juckreiz zumeist als lästig, aber nicht zu vermeiden, verniedlicht. Juckreiz wird über unterschiedliche Nervenbahnen geleitet, je nach Grunderkrankung (GE). Diese unterteilen sich in Atopische GE (50%), Dermatologische GE, Systemische, nicht dermatologische GE und treten (seltener) als Symptome bei Morbus Hodgkin auf. Neben Neurologischen GE gehören auch GE psychiatrischer/psychosomatischer Natur, Stoffwechselstörungen wie z.B. Diabetes mellitus, Hyperurikämie, dekompensierte Niereninsuffizienz und Hormonstörungen dazu, aber auch Medikamente als Auslöser sowie Bösartige Tumore (1%).
Der Begriff Prurigo ist in der Dermatologie nicht einheitlich definiert, als Leitsymptom tritt der chronische Pruritus (Juckreiz, Prurigoform der Neurodermitis) auf. Als kleiner Bruder des Schmerzes wurde Juckreiz zumeist als lästig, aber nicht zu vermeiden, verniedlicht. Juckreiz wird über unterschiedliche Nervenbahnen geleitet, je nach Grunderkrankung (GE). Diese unterteilen sich in Atopische GE (50%), Dermatologische GE, Systemische, nicht dermatologische GE und treten (seltener) als Symptome bei Morbus Hodgkin auf. Neben Neurologischen GE gehören auch GE psychiatrischer/psychosomatischer Natur, Stoffwechselstörungen wie z.B. Diabetes mellitus, Hyperurikämie, dekompensierte Niereninsuffizienz und Hormonstörungen dazu, aber auch Medikamente als Auslöser sowie Bösartige Tumore (1%).
Andere mögliche Auslöser sind Parasitosen wie z.B. Krätze, aber auch Altersneurodermitis, Schuppenflechte, Erythrodermie (großflächige Hautrötung) und das Arzneimittelexanthem (Unverträglichkeit von Medikamenten-Wirkstoffen z.B. Hydroxyethylstärke).
Juckreiz verursacht genauso viel Leidensdruck wie Schmerz, wird aber meist nicht so ernst genommen. Auslöser können mechanischer (Druck, Reibung) oder taktile Reizung (Fasern eines Wollpullis), aber auch diverse Entzündungszellen oder Histamin in Mastzellen sein. Der ekzematöse Juckreiz kann durch Karenz des auslösenden Kontaktallergens unterbunden werden, als auslösender Botenstoff wird das von T-Zellen gebildete Interleukin 31 vermutet. Juckreiz wird im Gehirn verarbeitet und eingeordnet. Das Kratzen lindert nicht die Symptome, sondern löst den Juckreiz aus („Alloknesis“). Die individuelle Kratzschwelle zwischen den Betroffenen variiert sehr stark. Pruritus tritt bei Neurodermitikern häufiger, stärker und intensiver auf als z.B. bei Menschen mit Psoriasis.
Zur Diagnose gehören Anamnese, diverse labortechnische Untersuchungen, bakteriologische und mikrobiologische Abstriche, HIV-Test und Allergologische Diagnostik mit eventueller Provokation. Vor allem die ausführliche Anamnese sollte folgende Fragen abdecken: Besteht eine Atopie (allergische Diathese), Asthma, Heuschnupfen, Unverträglichkeiten? Litt der Patient in der Vergangenheit an einer Systemerkrankung? Welche Medikamente nimmt er, was macht er beruflich, Hobbies, Rauchen, welche Reisen hat er unternommen? Raucht oder trinkt der Patient? Bestehen psychische oder psychosomatische Erkrankungen oder eine Muskelschwäche? Leidet er unter Nachtschweiß, Flush-Symptomatik, Diarrhö oder auffälligem Gewichtsverlust?
Die Behandlung der Grunderkrankung hat Vorrang. Allgemein helfen Maßnahmen wie das Meiden von trockenem Klima, Sauna, alkoholischen Umschlägen, Eiswürfelpackungen, häufiges ausgiebiges Waschen und Duschen, irritierenden/hautreizenden Stoffen, Umschläge mit z.B. Teebaumöl (löst Kontaktekzem aus), Rivanol oder Kamille, Aufregung und Stress, heißes und/oder stark gewürztes Essen, größere Mengen heißer oder alkoholischer Getränke, Hausstaub bzw. Hausstaubmilben (juckreizverstärkend) sowie synthetische oder wollene Kleidung.
Zur Körperhygiene eignen sich milde, nicht-alkalische, rückfettende Seifen, möglichst ohne Konservierungs- und Parfümstoffe, rückfettende Waschsyndets oder ph-neutrale Bade- und Duschöle, lauwarmes Wasser, dabei maximal 20 Minuten Vollbad und direktes Eincremen nach dem Bad, z.B. mit rückfettenden Cremes und Lotionen mit Harn- oder Gerbstoff, Campher, Menthol (206) oder Polidocanol (lindern nächtlichen Juckreiz). Je nach Befindlichkeit helfen feuchte oder kühlende Umschläge, kühles Duschen oder Schwarzteeumschläge.
Schulungsprogramme können dabei helfen, durch Entspannungsübungen, z.B. autogenes Training, oder Entspannungstherapie den Juck-Kratz-Zyklus zu unterbrechen. Weiter gehört dazu die Aufklärung und Beeinflussung des psychosozialen Umfelds, Stressvermeidungsstrategien und bei Kindern mit Pruritus/Neurodermitis eine spezielle Neurodermitisschulung/AGNES-Programm (Arbeitsgemeinschaft Neurodermitis-Schulung e.V.). Spezielle Pruritus-Sprechstunden bieten die Kliniken für Hautkrankheiten.
Zur äußeren Behandlung zählen topische, bei entzündlichen Veränderungen der Haut auch cortisonhaltige Salben. Entzündungshemmer wie Tacrolimus (Protopic) oder Pimecrolimus (Elidel) verursachen im Gegensatz zu Glukokorticoiden auch bei längerfristiger Anwendung keine Hautschäden. Bei Juckreiz, der nur an einer bestimmten Stelle auftritt, hat sich Capsaicin bewährt. Das pflanzliche Alkaloid schaltet selektiv den Juckreiz aus und lässt dadurch die knotigen Läsionen abheilen. Cannabinoidagonisten (Physiogel Creme) wirken als milde Entzündungshemmer juckreizstillend. Bewährt haben sich auch Klima- oder Heliotherapie. Antidepressiva sind hilfreich bei urämischem, choleastischem oder Neoplasie-induziertem Pruritus und anderen Formen. Können auslösende Faktoren nicht gefunden bzw. nicht komplett behandelt werden, wird symptomorientiert medikamentös behandelt.
Im Übrigen empfiehlt es sich, den Tag ruhig ausklingen zu lassen, sich noch mal bewusst Zeit nehmen, möglichst geregelte Tagesabläufe oder feste Einschlafrituale einzuhalten, für den nächtlichen Juckreiz Ablenkung zur Hand haben (z.B. Knetball, Handschmeichler, Kratzhandschuhe o.ä.) und den Schlafraum eher kühl halten. Spezielle Nachtwäsche aus glatter Baumwolle, Mikrofaser oder Bambus-Zellstoff kühlen die gereizte Haut.
Hilfreiche Internetinformation finden Sie unter www.pruritusforschung.de (Arbeitsgemeinschaft der Deutschen Dermatologischen Gesellschaft) sowie www.itchforum.org
Autorin: Roswitha Stracke www.allergieberatung-stracke.de