
Hautkrebs-Früherkennung mit dem Smartphone
Die Inzidenz von Hautkrebs steigt weltweit stetig an, je früher Hautkrebs erkannt werden kann, desto besser sind die Heilungschancen. Auch in diesem Bereich der Medizin hat die künstliche Intelligenz ...


17.12.2020 – Die europäische Arzneimittelbehörde EMA hat im Dezember 2020 darüber entscheiden, dass sie die bedingte Marktzulassung eines ersten Coronaimpfstoffes empfiehlt. Danach muss die Europäische Kommission die offizielle Erlaubnis geben, damit es auch in EU-Staaten wie Deutschland mit dem Impfen losgehen kann. Doch viele Bürger und Bürgerinnen haben noch Fragen.
Ein Blick auf die Fakten.
Wie konnte so schnell eine Impfung gegen einen neuen Krankheitserreger entwickelt werden?
Die Entwicklung eines ersten Impfstoffes gegen COVID-19 hat anstatt vieler Jahre nur wenige Monate gedauert. Die Erklärung kurz zusammengefasst: Es ist Pandemie. Weltweit. Das heißt: An der Impfstoffentwicklung Beteiligte ziehen an einem Strang; sie arbeiten sehr viel enger zusammen als gewöhnlich, bündeln Wissen und Expertise. Sie gestalten Prozesse effizienter: So erhalten Herstellerfirmen kontinuierlich Beratungen von den Arzneimittelbehörden – damit sie optimal auf die Anforderungen an die klinischen Prüfungen, den Zulassungsantrag oder die Chargenfreigabe vorbereitet sind und es keine Verzögerungen gibt. Dank eines „Rolling-Review-Verfahrens" können die Unternehmen erste Studiendaten zu einer Vorab-Bewertung bei den Behörden abgeben, obwohl die letzten klinischen Prüfungen noch im Gange sind. Das beschleunigt am Ende die Bearbeitung des finalen Zulassungsantrags.
Und: Die klinischen Studienphasen I, II und III, die normalerweise hintereinander stattfinden, können kombiniert werden – das ermöglicht z.B. die Rekrutierung von Probanden und Probandinnen für zwei Studienphasen auf einmal zu erledigen. Weil Pandemie ist, haben die Forschenden SARS-CoV-2 zu einer Priorität gemacht – auch wenn es ein hohes wirtschaftliches Risiko ist. Denn die Firmen haben enorme finanzielle Ressourcen freigemacht, in Personal investiert, Produktionsanlagen in Eiltempo bereitgestellt, Impfdosen noch vor einer möglichen Zulassung hergestellt – und das bei hohem Wettbewerbsdruck. Hinzu kommt, dass das Coronavirus keine gänzlich Unbekannte ist. Den Wissenschaftlern und Wissenschaftlerinnen gelang es, auf den Forschungsarbeiten zu ähnlichen Coronaviren (z.B. SARS-CoV-1 oder MERS) aufzubauen. Ein großer Vorteil, wenn einem in einer Pandemie die Zeit im Nacken sitzt.
Kann eine so schnell entwickelte Coronaimpfung sicher sein?
Manche Menschen befürchten, dass ein Coronaimpfstoff wegen beschleunigter Testverfahren unsicher ist. Doch Tatsache ist: Zwar wurden Prozesse effizienter gestaltet und Forschungsprojekte im Zusammenhang mit SARS-CoV-2 bei den Firmen sowie Behörden priorisiert; doch „die Sicherheitsanforderungen für COVID-19-Impfstoffe sind dieselben wie für jede andere Vakzine in der EU und werden im Kontext der Pandemie nicht abgesenkt", erläutert die EMA. Auch ein Coronaimpfstoff muss alle Phasen der Entwicklung – vom Labor bis in die klinische Prüfung – erfolgreich durchlaufen, bis er zugelassen wird. Das ist im Übrigen ein Grund, warum sich die EU-Staaten länger gedulden müssen als zum Beispiel Großbritannien. Dort gab es eine „Notfallzulassung" – eine vorübergehende Erlaubnis, ein Präparat zu nutzen, das noch nicht zugelassen ist.
Das Ziel der EMA ist hingegen eine bedingte Marktzulassung und damit „ein nach strengen Regeln autorisiertes Produkt", wie EMA-Chefin Emer Cooke gegenüber der WELT erklärte. In dem Interview sagte Cooke zudem, dass die verfügbaren Informationen bei der Coronaimpfstoffentwicklung „viel umfangreicher als sonst" sind. „Es wurden im Rahmen der klinischen Studien jeweils mehr als 30.000 Probanden geimpft." Und: Auch nach Marktzulassung „erfolgt eine ständige Kontrolle (Surveillance) zum Erfassen von Wirksamkeit und möglichen Nebenwirkungen", so das Robert Koch-Institut (RKI).
Können Nebenwirkungen bei Coronaimpfstoffen ausgeschlossen werden?
Wie bei jeder medizinischen Intervention ist die Antwort: Nein. Es gilt daher, die möglichen Nebenwirkungen genau zu kennen. „Denn nur dann ist eine sichere Entscheidung möglich, für wen der Impfstoff unbedenklich ist und wer mehr Nutzen als Risiken durch eine Impfung hat", schreibt die Bundesregierung. So sind z.B. bei keiner Impfung seltene, allergische Reaktionen ganz auszuschließen. „Personen mit einer Vorgeschichte eines anaphylaktischen Schocks" sollten laut der britischen Arzneimittelaufsicht MHRA die Coronavakzine deshalb nicht erhalten. Ist ein Impfstoff auf den Markt, wird er weiter genau kontrolliert. Denn es gibt Nebenwirkungen, die so selten sind, dass sie erst auftreten, wenn die Vakzine bei einer großen Zahl an Menschen zum Einsatz kommt. „Für Deutschland erfasst das Paul-Ehrlich-Institut (PEI) zentral alle Nebenwirkungen und Impfreaktionen – unabhängig vom Hersteller", heißt es seitens der Bundesregierung. Indem nationale und internationale Beobachtungen zusammengefasst werden, kann sichergestellt werden, dass auch sehr seltene Nebenwirkungen zügig erfasst werden.
Welche Impfstoffansätze gibt es gegen COVID-19?
Laut WHO befinden sich über 200 COVID-19-Impfstoffkandidaten in der Entwicklung (Stand: 17.12.20). Der Impfstoff, über den die EMA am 21. Dezember entscheiden will, ist ein mRNA-Impfstoff. Hierbei wird in Form von genetischem Material eine Art „Bauanleitung" injiziert, mit der der Körper die Virus-Antigene selbst herstellen kann. Denn erst, wenn das Immunsystem mit Molekülen des Krankheitserregers (Antigene) in Kontakt gekommen ist, kann es eine Abwehr und damit den Impfschutz aufbauen. mRNA-Impfstoffe verändern nicht das Erbgut, wie es teilweise von Verschwörungstheoretikern heißt. „Bei mRNA handelt es sich um ein Botenmolekül, das nicht in die DNA einer Zelle eingebaut werden kann und relativ schnell vom Körper abgebaut wird", erklärt das Bundesministerium für Bildung und Forschung (BMBF). „Vorteile der mRNA-Impfstoffe sind unter anderem die einfache Struktur der RNA und die Möglichkeit, in wenigen Wochen viele Millionen Impfdosen herzustellen", so das PEI. Sogenannte Vektorimpfstoffe, an denen ebenfalls geforscht wird, funktionieren ähnlich: Allerdings kommen hier „Taxis" in Form von harmlosen Viren zum Einsatz, welche die „Bauanleitung" für ein oder mehrere Erreger-Antigene zu den menschlichen Zellen transportieren. Wie bei den mRNA-Impfstoffen ist es dann Aufgabe des Körpers, die Antigene selbst herzustellen und einen Impfschutz aufzubauen. Grundsätzlich anders ist die Idee hinter „klassischen" Impfstoffen: Lebend- bzw. Totimpfstoffe enthalten entweder vermehrungsfähige, abgeschwächte oder abgetötete Krankheitserreger. Das heißt: Das jeweilige Antigen wird „fertig" injiziert – der Körper kann direkt den Impfschutz aufbauen. Der Prozess der Impfstoffherstellung ist allerdings (zeit)aufwändig.
Wer kann wie und wann eine Coronaimpfung erhalten?
Die Entscheidung der europäischen Arzneimittelbehörde EMA über die Zulassungsempfehlung für einen ersten Impfstoff wird für den 21. Dezember erwartet; voraussichtlich zwei Tage später muss die EU-Kommission ihre offizielle Erlaubnis geben, damit es losgehen kann. Für Deutschland wird das bundeseigene Paul-Ehrlich-Institut alle Chargen überprüfen. Läuft alles nach Plan, können die ersten Impfungen am 27. Dezember starten. Die Ständige Impfkommission (STIKO) hat bereits ihre Empfehlung zur COVID-19-Impfung veröffentlicht: „Da anfangs nur eine begrenzte Menge an Impfstoffdosen zur Verfügung steht, sollten diese [...] dafür genutzt werden, um die Anzahl schwerer Krankheitsverläufe und Sterbefälle möglichst schnell zu reduzieren", fasst das RKI zusammen.
Demzufolge gilt es, Bewohner und Bewohnerinnen von Senioren- und Altenpflegeheimen, Personen im Alter von mindestens 80 Jahren sowie Menschen in bestimmten Gesundheitsberufen (z.B. in Notaufnahmen, Transplantationsmediziner, Personal in der Altenpflege) zu priorisieren. Wie Gesundheitsminister Jens Spahn kürzlich mitteilte, würde nach und nach weiter informiert, wer dran sei. „Die Verteilung des Impfstoffes soll in einer ersten Phase zentral erfolgen. Dazu richten die Bundesländer regionale Impfzentren ein", so die Bundesregierung. Das hat v.a. logistische Gründe. Für Pflegeheime sind mobile Impftrupps geplant.
Warum sollte ich mich gegen COVID-19 impfen lassen?
„Niemand wird gezwungen werden, sich impfen zu lassen, sondern es ist eine freiwillige Entscheidung", betont Bundeskanzlerin Angela Merkel. Impfen kann vor der lebensgefährlichen Erkrankung COVID-19 schützen, vor der niemand gefeit ist: „COVID-19 kann zu schwerer Erkrankung und Tod führen mit bislang unbekannten Langzeitfolgen für Menschen jeden Alters – das gilt auch für ansonsten gesunde Menschen", so die Arzneimittelbehörde EMA. „Die aktuelle [...] Pandemie ist eine weltweite Krise mit verheerenden gesundheitlichen, sozialen und wirtschaftlichen Auswirkungen". Impfen ist daher nicht nur Individual-, sondern auch Gemeinschaftsschutz: „Mathematische Modelle zeigen, dass erst bei einer Immunität von ca. 70 Prozent in der Bevölkerung die Übertragungen von SARS-CoV-2 soweit limitiert sind, dass diese Pandemie vorüber geht", schreibt das RKI. Es geht um soziale Verantwortung; es geht darum gemeinsam Schritt für Schritt das Virus zu besiegen, die Pandemie einzudämmen, Risikogruppen zu schützen und wieder ein bisschen Normalität zurückzugewinnen. „Wenn wir sehen, wie viele Menschen im Augenblick an Corona sterben, dann weiß man, wie viel Leben das retten kann", sagte Merkel zum Thema Impfen.
Wo finde ich weitere Informationen rund um Coronaimpfungen?
Weitergehende Informationen erhalten Sie u.a. hier:

Die Inzidenz von Hautkrebs steigt weltweit stetig an, je früher Hautkrebs erkannt werden kann, desto besser sind die Heilungschancen. Auch in diesem Bereich der Medizin hat die künstliche Intelligenz ...
Zu ihren stärksten Feinden im Alltag zählen Stress, Sonne, eine ungesunde Lebensweise sowie trockene und kalte Luft im Winter. Wie andere Organe kann auch die Haut krank werden. Einige Hautkrankheiten ...

Infektiologische Dermatosen sind im klinischen Alltag häufig. Bekannte Krankheitserreger kehren wieder, gänzlich neue für den Menschen gefährliche Erreger treten auf. Gleichzeitig werden Keime ...
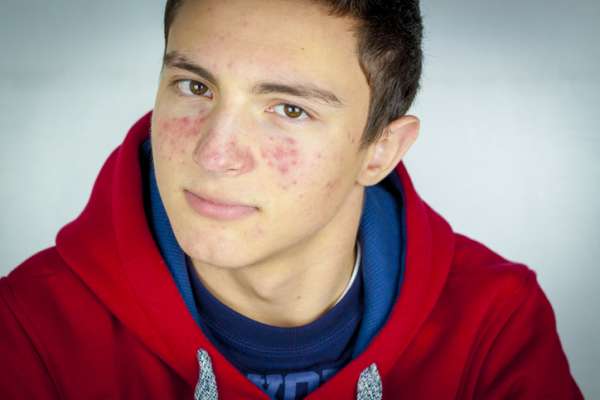
"Das geht mir wirklich sehr nahe" sagt Dr. Jetske Ultee, gerade, weil sich Akne gut behandeln lässt. Darum habe ich fast 200 Eltern mithilfe eines Fragebogens befragt, wie sie mit der Akne Ihrer ...
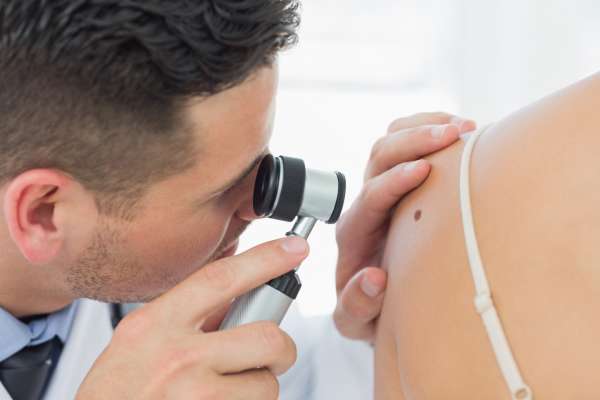
Die Vertragsarbeitsgemeinschaft der Betriebskrankenkassen in Bayern (BKK VAG Bayern) hat mit dem Berufsverband der Deutschen Dermatologen (BVDD), der Versorgungsgesellschaft der Fachärzte für ...
Hier finden Sie eine Liste der wichtigsten Coronavirus-Impfstoffe, die aktuell zur Prävention von COVID-19 weltweit entwickelt und erforscht werden. Aktuell befinden sich 112 Impfstoffkandidaten in ...

In den ersten Beschreibungen von Covid-19 fehlten sie noch ganz - heute gelten bei freier Nase plötzlich auftretende Riech- und Schmeckstörungen als eines der frühesten und spezifischsten Symptome ...

Experten der Klinikhygiene sehen schon länger einen Zusammenhang zwischen medizinischer Reinigung des Mund-Rachenbereiches und der Senkung aufgenommener Viruslast, sowie weiterer Übertragungen. Erste ...
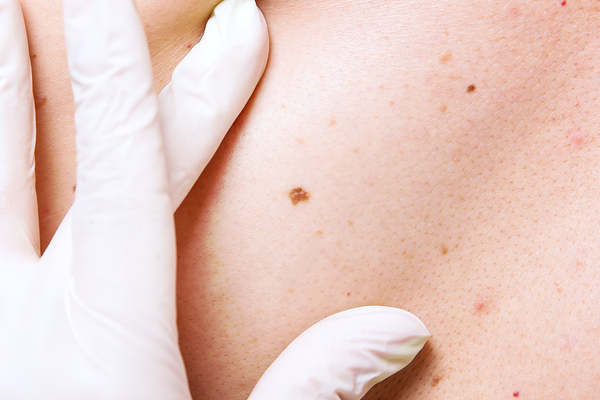
In Pandemiezeiten ist die Angst vor Ansteckung mit Corona groß, so dass selbst bei besorgniserregenden Anlässen oder Früherkennungsuntersuchungen der Gang zur Hautärztin oder zum Hautarzt abgesagt ...
Immer aktuelle Infos zu Ihrem Hautthema. Monatlich direkt ins E-Mail-Postfach!